今回は、食道がん「手術説明編」です。食道がんの手術はとにかく長時間!危険!術野が見えない!術後管理も大変!という不人気な手術の代表でしたが、ここ10年くらいでだいぶと印象が変わってきました。そんな食道がん手術の実際を解説していきます。
なお、食道がんの手術が難しい理由や治療の方法は「病状説明編」と「ガイドライン編」で説明しています。詳しくは、動画配信を行っていますので、ぜひ下記の動画をクリックしてご覧ください。この記事では、動画解説を要約してお伝えします。

食道がん手術の実際を解説!
食道へのアプローチ
食道は、背骨に接する背中側の臓器のため、正面から取りに行くと、手前に気管、大動脈、心臓などの重要臓器が邪魔してしまうので、食道を見ることすら難しい状態です。胸の左側からは心臓や大動脈があり、こちら側からのアプローチも難しいため、胸の右側から手術を行うのが一般的です。しかし、胸は肋骨によって守られているので、右側から切り取ると言っても、まず肋骨が邪魔してしまいます。
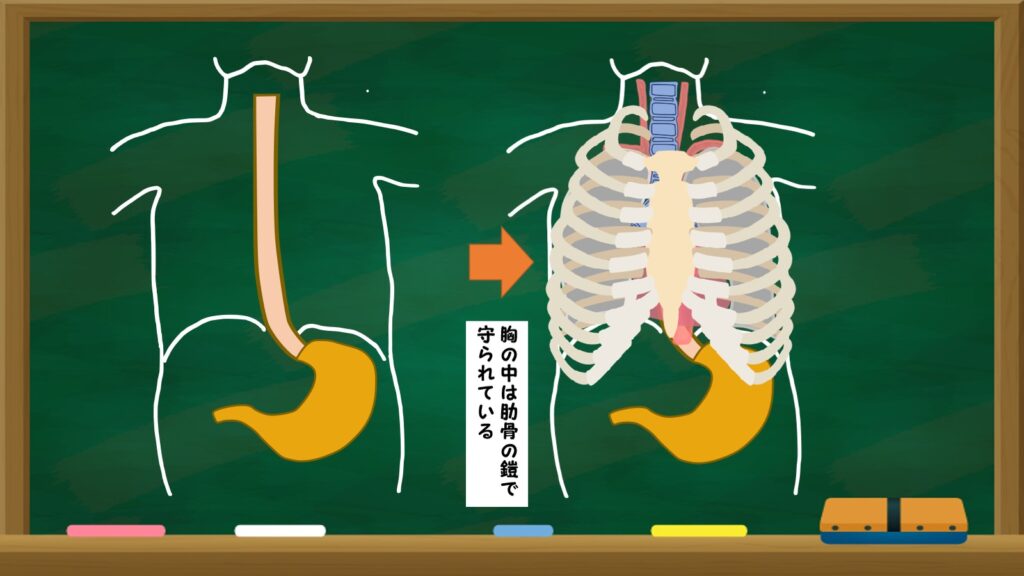

そこで胸の右から食道を取るために、どうすればいいのか。解説していきましょう!
基本は、”右開胸アプローチ”
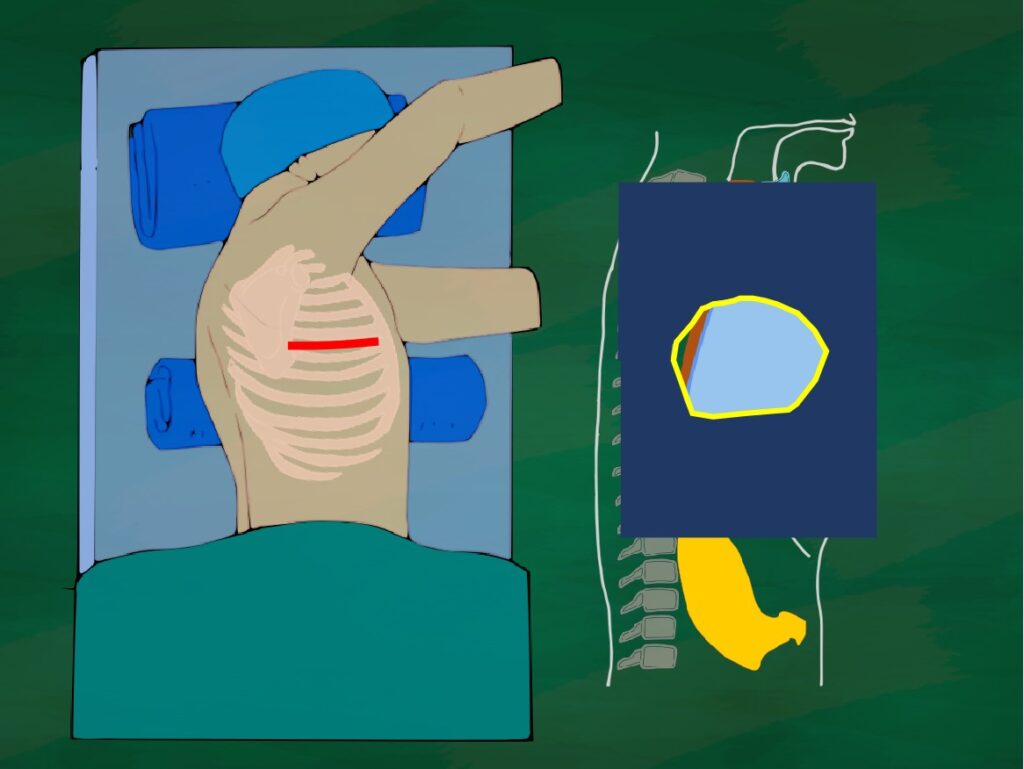 食道がんの手術の基本は、右開胸からのアプローチです。まずは、患者さんを右側が上になるように寝かせます。(左が下の状態なので左側臥位(ひだりそくがい)といいます。)
食道がんの手術の基本は、右開胸からのアプローチです。まずは、患者さんを右側が上になるように寝かせます。(左が下の状態なので左側臥位(ひだりそくがい)といいます。)
肋骨と肋骨の間には筋肉があり、それを切って胸の中に入るのですが、肋骨の間は自分で触っていただければわかる通り、指1本くらいの隙間しかないのです。そこを切っても手が入りません。そのため、2本くらい肋骨を折ったり、亜脱臼させたりして、強引に広げるのです。そうすると、なんとか片手が入るくらいのスペースが出来ます。そこにヘッドライトで光を当て、細長い道具を使って手術をします。何とも大変で、手術野が見えにくいという気がしますよね!
開胸すると、まず肺が見えます。肺が膨らんでいると邪魔になって手術ができないので、麻酔科医によって分離換気(左肺だけに空気をいれて、右肺だけへこます)をしてもらいます。麻酔科医の技量も重要になります。
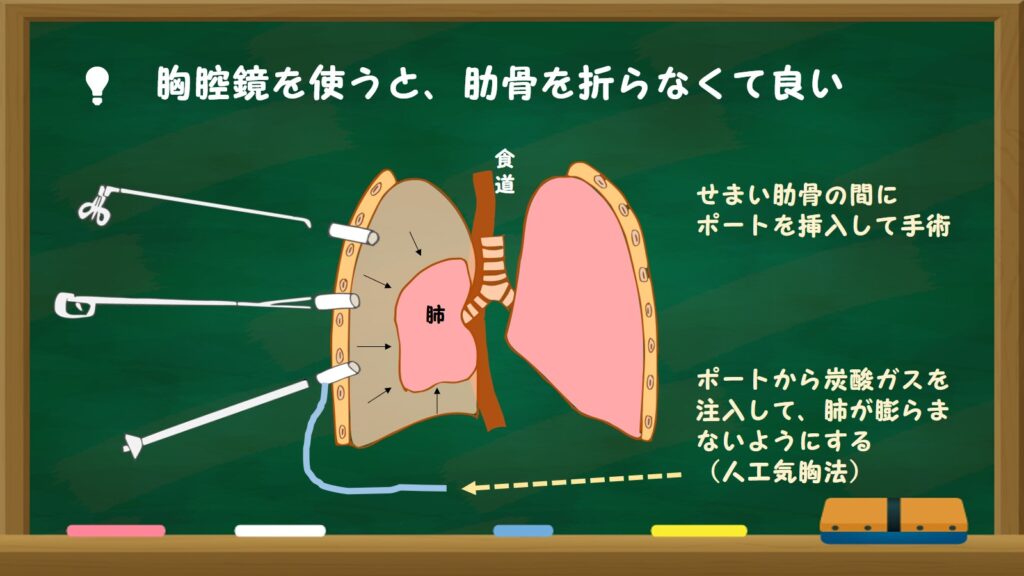
胸腔鏡を使うと肋骨を折らなくてよい
開胸手術だと傷口も大きく、肋骨を折ったりするので、患者さんの傷の痛みも大きいですが、最近では胸腔鏡を使う手術が主流になってきています。1cmとか5mmくらいの傷から、せまい肋骨と肋骨の間にポートと言われる筒を挿入して、カメラと手術器具を入れて手術します。この方法だと、肋骨を折らなくても胸腔内全体が見渡すことができ、とても手術野やりやすくなります。このポートにチューブをつないで、ポートから炭酸ガスを胸の中に注入すると、圧力によって肺が萎んでくれて、かなり術野が良くなるのです(人工気胸法)。前述のような分離換気をする必要がありませんし、傷も小さいので術後の痛みも少なくなりました。ただし、がんが大きかったり、まわりの臓器に浸潤して、手を入れて引っ張らないと取れないような、手で触りながらでないとわからなかったりする場合は開胸手術が必要です。もっともそのようなケースでも胸腔鏡の方が有利な場合もあり、現状では8割以上のケースで胸腔鏡手術(ロボットを含む)が行われているのではないかと思います。
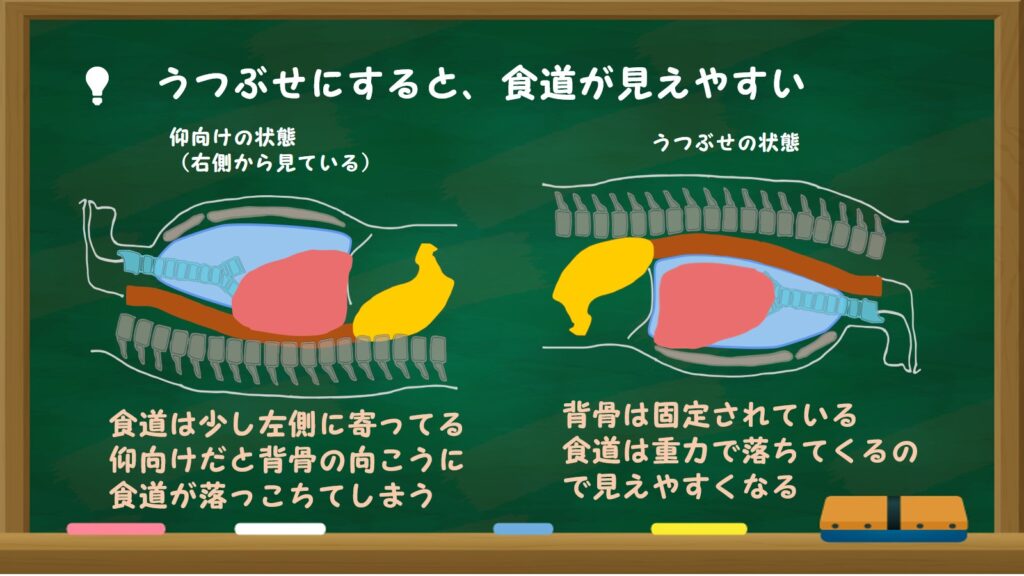
最近、うつぶせの状態で手術すると良いとわかってきた!
前述のように横向き(左側臥位)で手術を行っている施設もありますが、最近、うつぶせ(腹臥位:ふくがい)の状態で胸腔鏡手術すると良いとわかり、普及してきています。仰向けでは食道の上に乗っかっている心臓が重力で圧迫し、食道は少し左側によっている臓器なので、右から見ると背骨の向こうに落ちてしまう感じになります。これでは手術がしにくくなります。うつぶせの状態なら、食道は重力で下に落ちてきて食道が見えやすくなります。
胸の手術が終わったら仰向けでお腹の手術
胸の手術(食道切離とリンパ節郭清)が終わったら、患者さんを仰向けにしてお腹の手術(腹部のリンパ節郭清、再建臓器の作成)をします。お腹の手術も従来は正中切開といってお腹の真ん中を開腹して行う方法が一般的でしたが、最近は腹腔鏡手術も増えてきています。胸腔内で食道が切ってあれば、お腹から引き出すと、食道がんを取り出すことができるのです。最後に、胃を細長くして再建臓器をつくります。
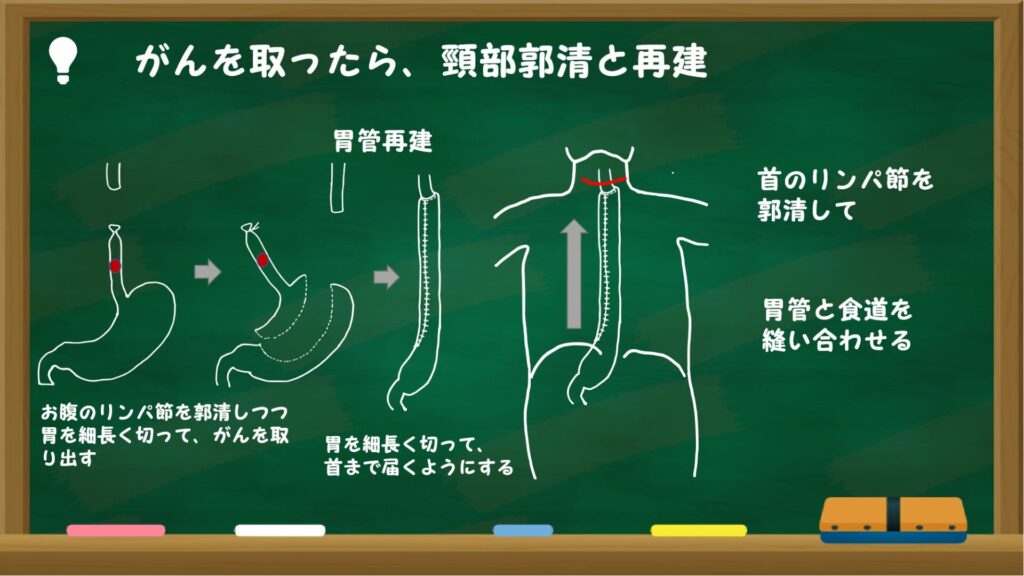
がんを取ったら、頸部郭清(けいぶかくせい)と再建(さいけん)
胃管再建(いかんさいけん)といって、細長く切った胃を縫い合わせて、胃を細長い管状にして、首まで届くようにします。首のリンパ節にも転移の可能性もあるので切り取り(頸部リンパ節郭清)、残った食道と筒状に縫った胃(胃管)を縫ってつなぎます(吻合:ふんごう)。
胃管の挙上経路
胃管をどのように持ち上げるか(挙上経路:きょじょうけいろ)には3つの経路があります。
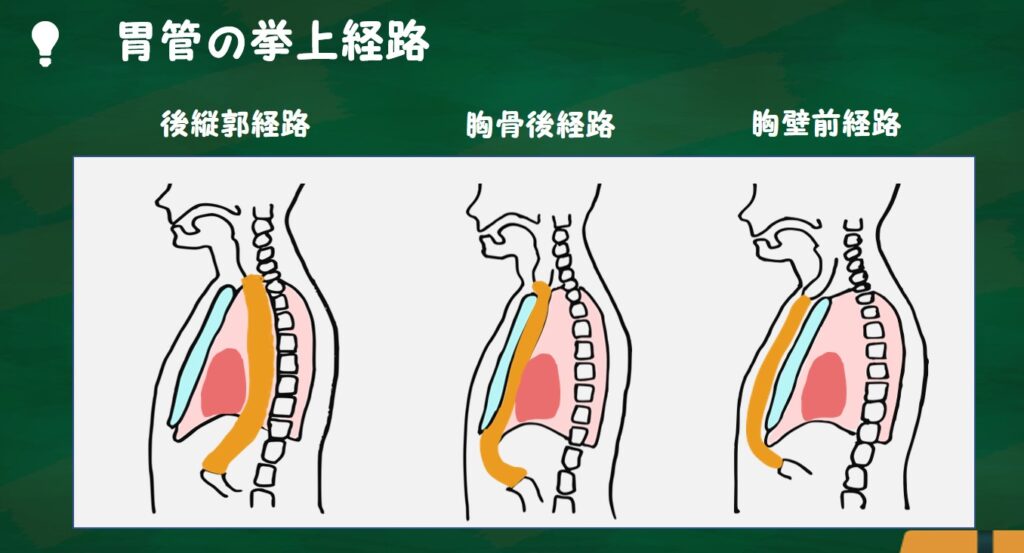
後縦郭経路(こうじゅうかくけいろ)・・・ 元々食道のあった同じ場所に胃管を持ち上げて残った食道とつなぐ方法。
もともとの経路と同じように食べ物が通るので、良さそうに思いますが、まったく同じようには機能しないので、胸やけ感や逆流感を強く訴える方がいらっしゃいます。デメリットとしては、がんがかなり進行していた場合、わずかながん細胞がそこに残っていて局所再発する可能性があります。そうすると、せっかく新しく作った胃管がやられてしまい、また食べ物が食べられなくなる懸念があります。また、後縦郭経路で縫合不全が起こった場合、漏れたもの(食べ物、だ液)が胸の奥の方にたまって膿瘍になり、治りが悪いというデメリットもあります。
胸骨後経路(きょうこつこうけいろ)・・・ あえて元の食道の場所を通らずに、胸骨の裏と心臓の前の間に通す方法。
後縦郭経路より胸やけや嘔吐は少ないのではないかという印象ですが、食道が少し屈曲するので飲み込むときの違和感がやや強いかもしれません。縫合不全が起こった場合でも、首の上の方手前でつなぐので、漏れたもの(食べ物、だ液)を皮膚の外に出してあげると徐々に縫い目がふさがっていきます。
胸壁前経路(きょうへきぜんけいろ)・・・ 皮膚の裏と胸骨の前の間に通す方法。
この方法は胸の前に腸が通っているため、食事後に胸の皮膚が膨らむことになります。あまり見た目が良いものではないので、なるべく避けたい方法ですが、例えば放射線を当てた後の手術や、再建臓器の壊死などのリスクが高い場合、胸骨の形などの問題で胸骨後経路が使えない場合などに、この胸壁前経路が行われます。

再建経路の良し悪しは、昔から議論されていますが、結論は出ていません。
その他、食道がんの手術には、いろいろなバリエーションあります
-
縦郭鏡(じゅうかくきょう)手術
胸をあえて開けないでお腹と首からカメラを使って胸の中の食道を取る方法。肺や他の臓器をよける必要がないため他の臓器を傷つけることなく、肺炎や不整脈などの術後合併症がすくなくなるメリットがあります。
-
ロボット手術
ロボット支援手術は可動域が広いので胸腔内での操作はメリットが大きいです。基本的には胸腔鏡手術と同じような手術方法です。
ロボット手術関連動画:https://youtu.be/VnHHy4Gy8ms
-
首のリンパ節郭清をやらないこともある
- 転移のリスクがあまりなければ、頸部郭清をあえてやらないことも選択肢になります。
- 専門家の議論でも頸部のリンパ節をとらなくてもいいのではないかいう考え方もあり、これから臨床試験をやろういう段階です。
- あとでリンパ節転移が出てきたら、その時にとったり、放射線治療を追加したりすることで治ることもあります。
-
先に、再建をやってしまう方法
胃管を胸骨後経路で再建してから、胸の手術(食道と食道周囲のリンパ節を切除)をする方法もあります。
-
結腸を使って再建する方法
胃管にすると胃が細長く小さくなり、あまり食べられなくなるので、結腸(大腸)を使って再建することで、あえて胃を残す。また、食道がん手術の前に胃潰瘍や胃がんで胃を切除している人は胃管を作れないので、結腸を使い再建することになります。とくに虎ノ門病院が得意技としている再建法です。
-
腸ろう造設を行う
食道がんの手術は縫合不全の確率が高いので、万が一トラブルが起こって食事が取れなくなっても、腸ろう造設を行っておけばチューブから小腸に直接栄養剤を入れることができます。手術後の体重減少を抑える意味でも有用な方法です。
食道がん手術 まとめ
- うつぶせか横向きにして、右側の胸からアプローチ
- 肺をへこませて、食道切除とリンパ節郭清
- 仰向けにして、お腹の手術
- リンパ節と一緒に胃を切って、がんを取り出す
- 胃管を作って、頸部に挙上
- 頸部リンパ節郭清、吻合する
食道がんの手術は、胸、お腹、首の3か所の手術をするので複雑で難しく、普通に行われても7-8時間、長いと10時間以上になることもあります。
術後合併症については、次回お話します。
パンダ先生の病気の学校では、校長のパンダ先生がやさしく、わかりやすく病気について解説しています。ぜひ、こちらの動画も併せてご覧ください。



